ワクチン療法(ペプチド・DC・遺伝子導入)
1.がんワクチン療法
感染症の予防のために行われる「インフルエンザワクチン」「ポリオワクチン」などで「ワクチン」という言葉をご存知の方も多いと思います。感染症予防のワクチンは感染症をひきおこす病原体を弱らせたもの、あるいは病原体の成分となる物質からなります。これらを投与することにより「病原体に対する免疫」をつくり抵抗力を高めておくと、病原体が体内に入ってきても感染症を発症しないか発症しても軽症ですみます。つまりワクチンは自分の体の中にあっては困るもの(自分ではないもの-「非自己」と呼びます)を攻撃するちから-「免疫」を高めるものです。
「がんワクチン」は、患者さんの「がんに対する免疫」を高めることによりがんの進行を抑え、さらには体内に残ったがん細胞を減らす/消失させようとするものです。現在行われている「がんワクチン」の多くはがんの予防ではなく、治療を目的に行われるもので「がんに対する免疫療法」です。ただし2019年6月の時点で、サイトカイン療法やBCGを用いた治療および、CD19抗原を標的としたキメラ抗原受容体遺伝子導入T細胞療法がB細胞性リンパ腫やリンパ性白血病に対して標準治療として保険診療が認められていますが、それ以外のがん免疫細胞療法やがんワクチン療法の安全性や有効性はまだ十分に確立されておらず、標準治療としてガイドラインには記載されていません。ここでは進行中の臨床試験で得られた知見をもとに説明いたしますが、最終的な評価は後期臨床試験(比較対照をおいた試験)の結果を待つ必要がありますので、ご承知おきください。
さて、がん細胞は元々患者さんの体の中にある細胞が変化してできたもので、正常の細胞と異なった特徴を持っています。正常の細胞の中には無いか非常に少ない量しかないタンパク質(細胞が増えるのを助けたり、細胞が死ぬのを防ぐ働きを持ち、細胞が悪性化する原因のひとつとなります)が、がん細胞では非常に多くなっていることがあります。あるいはがん細胞では遺伝子の変化が起こり、正常の細胞では見られないタンパク質ができることがあります。これらの正常の細胞の中には無いか非常に少ない量しかないものが、がん細胞には多くあることで「がんの目印」になります。
がんワクチン療法でがん細胞を攻撃するとして主要な役割を果たす免疫の細胞はキラーT細胞です。キラーとは「殺し屋」ということで、キラーT細胞は名前の通りがん細胞を殺してくれるがん免疫の主役です。キラーT細胞のひとつひとつはそれぞれ1種類の「目印(以下、抗原)」に対応しており、ヒトのからだの中には、非常に多くの種類の「抗原」のそれぞれに対応する多くの種類のT細胞が備わっています。がんワクチン療法では、抗原提示細胞(樹状細胞)という細胞に「がん抗原」を持たせ、「がん抗原」に対応するT細胞を刺激します。するとこの「がん抗原」に対応するT細胞が増殖するとともに活性化して「がん抗原」を持つがん細胞を傷害します。これによりがんの進行が抑えられることになります。「がん抗原」をもたない正常細胞は傷害されません。したがって、がんワクチン療法は非常に安全性の高い治療法であると考えられています。がんワクチン療法として何を「がん抗原」とするのか、どの方法で「がん抗原」に対する免疫を高めるのかが、それぞれのがんワクチン療法の特徴となります。
2.がん抗原
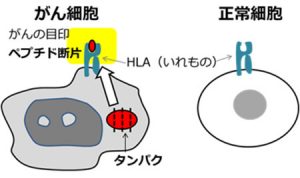 T細胞ががん細胞を攻撃するためには、正常の細胞とは 異なる「がん抗原」が必要です。T細胞が認識する「がん抗原」は、がん細胞の表面にあるHLAという分子(“いれもの”の役割)にはまりこんだ、がん細胞にあって正常細胞の中には無いか、あっても非常に少ない量しかないタンパク質が細かく断片化したペプチドと呼ばれるものです。HLAという細胞の表面のいれものは、がん細胞にも正常細胞にもあるのですが、目印になるタンパク質からできるペプチド断片はがん細胞のほうにあって、正常細胞ではないので、「がん抗原」になります。「がん抗原」となるものには非常に多くの種類があります。下にその一部を挙げます。
T細胞ががん細胞を攻撃するためには、正常の細胞とは 異なる「がん抗原」が必要です。T細胞が認識する「がん抗原」は、がん細胞の表面にあるHLAという分子(“いれもの”の役割)にはまりこんだ、がん細胞にあって正常細胞の中には無いか、あっても非常に少ない量しかないタンパク質が細かく断片化したペプチドと呼ばれるものです。HLAという細胞の表面のいれものは、がん細胞にも正常細胞にもあるのですが、目印になるタンパク質からできるペプチド断片はがん細胞のほうにあって、正常細胞ではないので、「がん抗原」になります。「がん抗原」となるものには非常に多くの種類があります。下にその一部を挙げます。
①腫瘍細胞で発現、正常組織では精巣のみに発現しているもの:
MAGEA1-4, NY-ESO-1, PRAME, SSX2, CT83 など
②腫瘍細胞で発現、正常な組織のうち一部の系列の細胞にのみ発現しているもの:
CD19, GP100, MART1, PSA, PSMA, tyrosinaseなど
③腫瘍において正常よりも非常に高いレベルで発現しているもの:
WT1, HER2, MUC1, CEA, survivin, cyclin B1, EGFR, mesothelin, telomeraseなど
④腫瘍にも正常にもあるものであるが、腫瘍でさらに特別な修飾(糖鎖、リン酸化など)をうけているもの:
MUC1T, LSP1など
⑤遺伝子の転座による遺伝子の変化により腫瘍でのみ見られるタンパク(その病気で共通してみられる特徴的なタンパク質):
BCR-ABL1, HRAS, KRASなど
⑥遺伝子の変化により腫瘍でのみ見られるタンパク質(それぞれの患者さんで異なる変化)
それぞれの腫瘍ごとに異なる(突然変異でタンパク質を作るアミノ酸が入れ替わったもの)
3.がんワクチン療法の種類
がんワクチン療法とは、上で述べたように抗原提示細胞(樹状細胞)という細胞に「がん抗原を持たせ、「がん抗原」に対応するT細胞を刺激し、このT細胞が増殖するとともに活性化して「がん抗原」を持つがん細胞を傷害します。
これらの一連の免疫反応を起こすには様々な方法が用いられます。
①ペプチドワクチン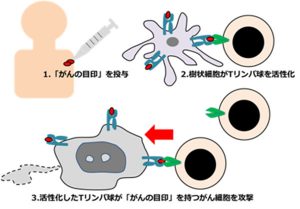 「がん抗原」となるペプチドを免疫反応を促進する「アジュバント」という物質とともに投与します。通常皮膚の中または皮膚の下に投与します。抗原提示細胞(樹状細胞)が投与されたペプチドを食べて、細胞表面に「がん抗原」を提示します。するとこの「がん抗原」に対応するT細胞が増殖するとともに活性化して「がん抗原」を持つがん細胞を傷害します。これによりがんの進行が抑えられることになります。
「がん抗原」となるペプチドを免疫反応を促進する「アジュバント」という物質とともに投与します。通常皮膚の中または皮膚の下に投与します。抗原提示細胞(樹状細胞)が投与されたペプチドを食べて、細胞表面に「がん抗原」を提示します。するとこの「がん抗原」に対応するT細胞が増殖するとともに活性化して「がん抗原」を持つがん細胞を傷害します。これによりがんの進行が抑えられることになります。
②遺伝子ワクチン(DNAワクチン、RNAワクチン)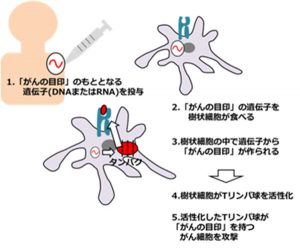 「がん抗原」のもととなる遺伝子(DNAまたはRNA)を患者さんに投与します。すると体内でこれらの遺伝子が抗原提示細胞(樹状細胞)の中に入り、これらの細胞の中で「がん抗原が含まれるタンパク質ができます。これが細胞内で加工され抗原提示細胞(樹状細胞)は細胞表面に「がん抗原」を提示します。すると抗原提示細胞がT細胞を刺激して、この「がん抗原」に対応するT細胞が増殖するとともに活性化して「がん抗原」を持つがん細胞を傷害します。これによりがんの進行が抑えられることになります。
「がん抗原」のもととなる遺伝子(DNAまたはRNA)を患者さんに投与します。すると体内でこれらの遺伝子が抗原提示細胞(樹状細胞)の中に入り、これらの細胞の中で「がん抗原が含まれるタンパク質ができます。これが細胞内で加工され抗原提示細胞(樹状細胞)は細胞表面に「がん抗原」を提示します。すると抗原提示細胞がT細胞を刺激して、この「がん抗原」に対応するT細胞が増殖するとともに活性化して「がん抗原」を持つがん細胞を傷害します。これによりがんの進行が抑えられることになります。
③樹状細胞(DC)ワクチン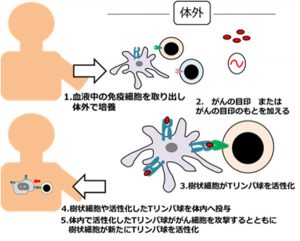 患者さんの血液から取り出した細胞を体外で加工して抗原提示細胞(樹状細胞)を多く作ります。これに「がん抗原となるペプチド食べさせて、「がん抗原」をもつ抗原提示細胞(樹状細胞)を作成します。これを数日間培養して細胞を増やし活性化したものを患者さんの体に戻します。樹状細胞 は英語の名前が dendritic cell (DC)で、DCワクチンと呼ばれます。ペプチドではなく、「がん抗原」のもととなる遺伝子(DNAまたはRNA)を抗原提示細胞(樹状細胞)に食べさせて、細胞表面に「がん抗原」を提示する抗原提示細胞(樹状細胞)を作成する方法もあります。
患者さんの血液から取り出した細胞を体外で加工して抗原提示細胞(樹状細胞)を多く作ります。これに「がん抗原となるペプチド食べさせて、「がん抗原」をもつ抗原提示細胞(樹状細胞)を作成します。これを数日間培養して細胞を増やし活性化したものを患者さんの体に戻します。樹状細胞 は英語の名前が dendritic cell (DC)で、DCワクチンと呼ばれます。ペプチドではなく、「がん抗原」のもととなる遺伝子(DNAまたはRNA)を抗原提示細胞(樹状細胞)に食べさせて、細胞表面に「がん抗原」を提示する抗原提示細胞(樹状細胞)を作成する方法もあります。
樹状細胞ワクチンでは患者さんの血液から取り出して、増やした免疫細胞の中には樹状細胞だけではなく細胞も含まれているので、体外で培養している間にリンパ球も増殖・活性化することになります。このように活性化した樹状細胞やリンパ球を患者さんの体内に戻すことで、体内で活性化したリンパ球が腫瘍細胞を攻撃するとともに樹状細胞が体内でも新たにリンパ球を活性化させることになります。
④がんの予防ワクチン
これまでの研究によりがんワクチンが腫瘍を抑えるポテンシャルを持つとともに、非常に安全性の高い治療法であることが明らかになってきました。そこで、がんが発症する前にがんを抑える免疫の力を高めて、がんを予防しようとする「がんの予防ワクチン」の研究も始められています。



